Внутриматочная спираль — небольшое устройство, созданное из пластика с элементами меди или металла. Оно способно предотвратить наступление нежелательной беременности, снизить подобную вероятность до минимума в несколько десятых процента.
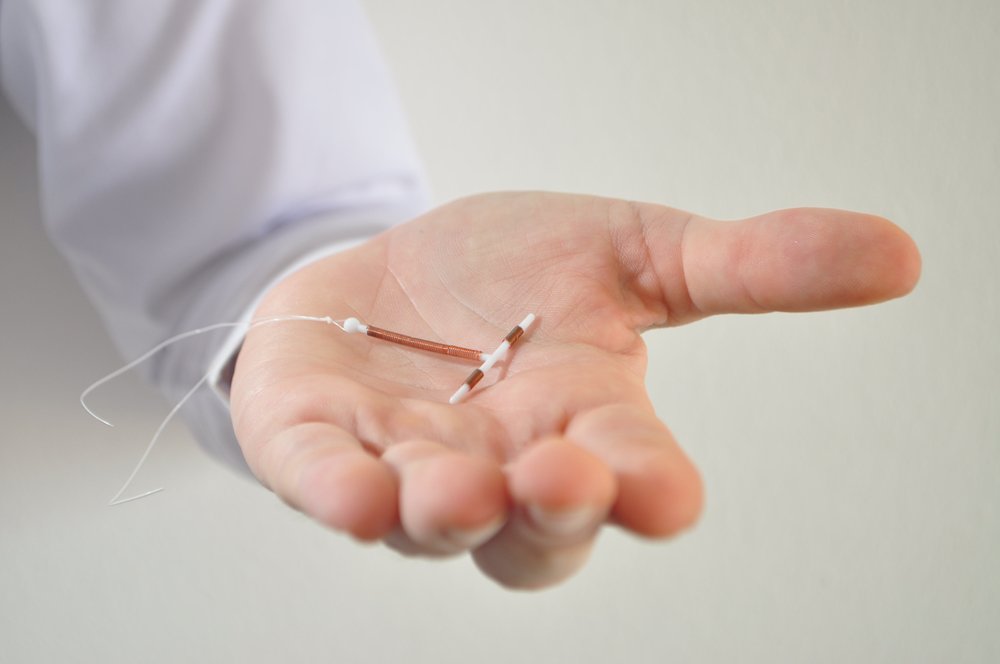
Суть его действия — затруднение передвижения сперматозоидов к яйцеклетке, снижение срока существования последней и создание невозможности прикрепления зиготы к стенкам матки. Для эффективности выполнения этих задач внутриматочные спирали для женщин имеют в своём составе не только медь, но и серебро, в результате чего снижается возможность возникновения внутреннего нежелательного инфицирования.
Внутриматочная спираль в большинстве случаев создаётся в Т-образной форме, что не позволяет стенкам матки соприкасаться. Медное основание установленной внутрь матки спирали естественным путём запускает локальный процесс воспаления, который воздействует на репродуктивную способность семенной жидкости, существенно её снижает.
Виды внутриматочных спиралей
Существует несколько видов внутриматочных контрацептивных конструкций, каждый из них наделён рядом весомых преимуществ, что не избавляет его от наличия определённых недостатков. Выбирать внутриматочную спираль следует, руководствуясь рекомендациями собственного лечащего врача-гинеколога, а не мнениями на сомнительных форумах или подружек, интимное здоровье которых может значительно отличаться. Специалист подберёт оптимальную разновидность спирали, основываясь на результатах индивидуального обследования пациентки. По форме ВМС могут быть разделены на три категории:
- в виде якоря (распространённый Т-образный элемент);
- в виде окружности;
- в виде самой спирали или петли (наименее популярные, устаревшие модели).
Интенсивная частота использования спирали в виде якоря объясняется тем, что эта форма наилучшим образом обеспечивает надёжное расположение инородного тела внутри матки, минимизирует риск отторжения спирали при активных физических нагрузках или при обильных менструальных выделениях. Это явление называется экспульсией.
Кольцевидные спирали наиболее распространены в Китае, они имеют низкую стоимость. Очевидный плюс — отсутствие угрозы деформации матки, её механического повреждения. Серьёзные минусы — вероятное самопроизвольное выталкивание и угроза появления воспаления в местах соприкосновения с тканями организма.
Главные разновидности внутриматочных спиралей
Критерием для основного разделения ВМС на группы стал состав и устройство элемента, в результате чего они характеризуются как:
- негормональные (инертные);
- гормональные (медикаментозные).
Первый вид считается несовременным. Первые подобные модели создавались ещё во времена СССР, сейчас и тогда они демонстрируют низкую результативность и внушительный перечень недостатков, приводящих к серьёзным осложнениям. Некоторые конкретные спирали были запрещены к использованию и изготовлению на уровне ВОЗ (петля Липпса). Несмотря на низкую цену и продолжительный период действия (до пяти лет), негормональные спирали часто провоцируют развитие беременности вне матки и не способны защитить от проникновения внутрь болезнетворных бактерий: нарушают целостность слизистого барьера на участке входа в матку.
Гормональные ВМС — прогрессивные и дорогостоящие устройства, создание которых нередко подразумевает использование недешёвых материалов — золота, серебра, платины и т. д. Однако натуральные компоненты не смогут причинить фатального вреда внутренней микрофлоре женского организма. Дуги такой спирали могут быть прямыми или выгнутыми, каждая имеет у основания миниатюрную ёмкость, из которой постепенно высвобождаются гормоны, в нормальных условиях вырабатывавшиеся в яичниках. В прежних моделях —прогестерон, в новейших — левоноргестрел. В этом случае нет оснований для появления внематочной беременности, разрастания и выхода наружу внутренних слоёв матки. Последнее может сопровождаться полным прекращением менструации.
Установка и удаление внутриматочной спирали
Введение и снятие спирали не сопровождается болезненными ощущениями и имеет простой механизм. Процессу предшествует в обязательном порядке осмотр у гинеколога, включающий проведение УЗИ и взятие анализа на существующие опухоли в области половых органов или предрасположенность к ним. Если во время обследования было выявлено наличие беременности, любых инфекций, половых заболеваний, установка спирали женщине невозможна. Любое существующее воспаление считается противопоказанием.
Оптимальное время для введения спирали — первая неделя менструального цикла, однако это не отрицает возможность установить ВМС в любой другой день. Первые 7 дней — время, когда можно не опасаться наличия уже оплодотворённой яйцеклетки, а вероятность отторжения спирали сведена к минимуму. ВМС имеет основание рассматриваться как средство экстренной контрацепции. Если установка спирали произошла своевременно (в течение пяти дней после незащищённого полового контакта), то спираль не позволит зиготе укрепиться и развиться.
Процесс установки спирали длится очень короткий промежуток времени, не подразумевает работу анестезиолога. Женщины, которые успели родить ребёнка, обычно не испытывают никаких ощутимых неудобств, нерожавшие пациентки способны заметить лишь незначительный дискомфорт, его степень во многом определяется профессионализмом врача. Этап, следующий за установкой — УЗИ. Процедура проводится для контроля полученного результата, проверки расположения спирали. Очередное посещение гинеколога должно состояться не позже чем через месяц. Этого периода достаточно, чтобы проявилась реакция организма на инородный объект.
Женщине, принявшей решение стать матерью, необходимо удалить спираль. Это же требуется сделать, когда период действия устройства истёк (в зависимости от вида он может варьироваться, но не превышает порог в пять лет). Месячные — идеальное время для избавления от ВМС. Снятие спирали у женщин, когда шейка матки находится в открытом состоянии, позволит избавить процесс от неприятных тактильных ощущений. Удаление происходит посредством специальных нитей, являющихся частью спирали. Последующий шаг — УЗИ. Исследование покажет, не остались ли какие-то отдельные элементы внутри организма.
Побочные эффекты внутриматочной спирали
При грамотном составлении анамнеза пациентки, отсутствии обнаружения противопоказаний и профессиональной работе медиков введение и удаление спирали никак не может повлиять на риск развития бесплодия, даже если спираль была выведена раньше установленного срока. Многие женщины решают отказаться от ВМС по прошествии символического времени её ношения. Причина — болезненные обильные месячные, при которых приходится употреблять обезболивающие средства в неприемлемо больших количествах. Гормональная спираль из высококачественных материалов способна избавить от подобных последствий, что не отрицает необходимость регулярно отслеживать консистенцию и длительность менструальных выделений.
Все возможные негативные последствия установки спирали проявляются в первые месяцы, после чего благополучно проходят. Если этого не происходит, не стоит истязать себя, лучше удалить спираль. Основные последствия проявляются в виде:
- боли в нижней части живота;
- кровянистых выделений, не относящихся к естественным менструальным;
- продолжительной болезненной менструации;
- выпадения спирали во время физических нагрузок или занятий в спортивном зале.
Сохраняется риск возникновения беременности, которая в этих условиях будет развиваться внематочно. Только использование гормональной спирали по максимуму избавляет от этого риска. При этом гормональное устройство — прямое влияние на эндокринную систему человека. Если выбранная спираль не относится к гормональному виду, её установка может спровоцировать излишнее разрастание эндометрия, образование фибромиомы.
Самые качественные и созданные по прогрессивным технологиям спирали могут быть противопоказаны пациенткам, пережившим на момент установления внематочную беременность, имеющим суженый переход к шейке матки, её изменённую форму (не соответствующую норме), миому.
ВМС — эффективный способ предохранения для женщин, которые не стремятся к частой смене партнёров. Спираль даже называют выбором верных жён в связи с тем, что её действие не ориентировано на защиту от половых инфекций, передающихся через интимные контакты.