Многим людям костная мозоль как соматическое нарушение не знакомо. Для столкнувшихся с переломами костей важно знать возможные осложнения, возникающие вследствие неправильного срастания костей и образование костной мозоли. В статье описаны разновидности костной мозоли, что нужно знать, чтобы соединительная костная ткань правильно срасталась после переломов, способы лечения костной мозоли.
Разновидности костных мозолей
Регенерация плюсневой кости после переломов у каждого человека происходит по-разному. Процесс зависит от возрастных особенностей (у взрослых заживает плюсневая кость в течение ряда месяцев, у детей до 4 недель), соматического здоровья человека, анатомического строения и сложности перелома плюсневой кости. В медицинской практике различают указанные виды костной мозоли:
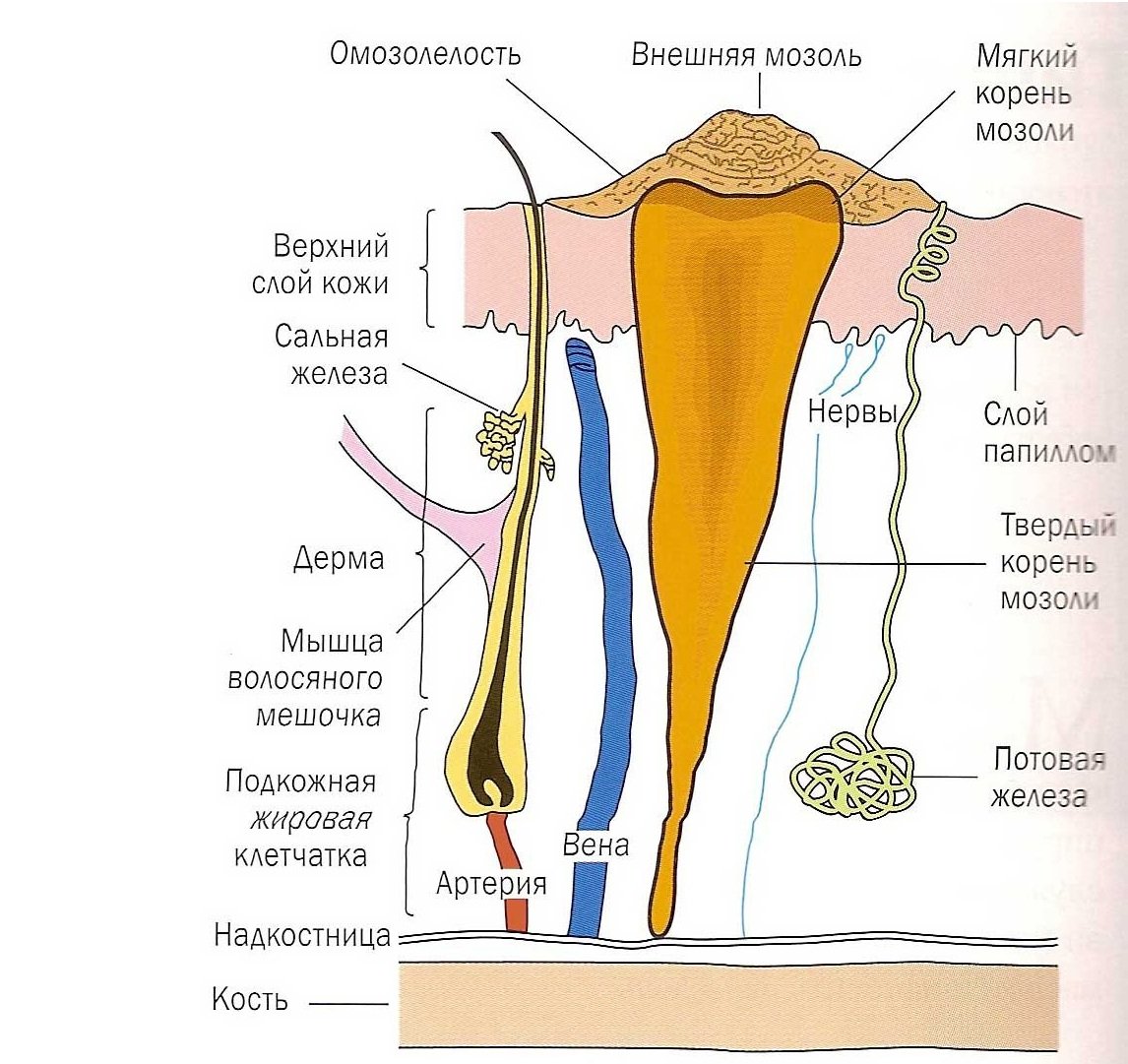
- Периостальная мозоль, или внешняя, образуется в месте срастания ткани после перелома. Нормальное утолщение образуется при полной иммобилизации (неподвижности) костей. Факт важен в случае осколочных переломов мелких костей (к примеру, ключицы);
- Эндостальная мозоль образуется с внешней стороны кости. Внешняя сторона плюсневой кости не снабжена сосудами, мозоль способна утолщаться и выпирать. Дефект наблюдается при переломах на плюсневой кости, ключице, лучевых голенях и рёбрах;
Механизм образования костной мозоли
Костная система человека состоит из трабекулярной (губчатой)ткани, пластинок и надкостницы. Последняя обеспечивает кровоснабжение и питание кости. При нарушении целостности костей происходит усиленный метаболизм, направленный на регенерацию костных тканей. Позже на месте перелома образуется костная мозоль.
На начальной стадии перелома возникает отёчность мышечной ткани. Потом повреждённые клетки активно питаются и минерализуются. На месте перелома образуется хрящевая ткань, которая на завершающей стадии заживления преобразуется в костную мозоль. Постепенно восстанавливается питание надкостницы, восстанавливаются первоначальные функции костного канала и двигательные функции. Всегда возникает костная мозоль после перелома в процессе регенерации кости. Это нормальный физиологический механизм сращивания костей. Любая ткань человеческого организма направлена на заживление.
Сроки восстановления кости
Образование костной мозоли по срокам отличается. В норме врачи разделяют формирование костной мозоли на ряд стадий:
- 8-9 дней. В указанный период образуется первичная мозоль. Соединительная ткань выступает в виде рубца;
- от 10 дней до месяца. Выглядит подобным образом: происходит окостенение ткани, наблюдается интенсивное отложение кальция, содействующее формированию костной мозоли;
- от месяца до полугода хрящевая ткань полностью преобразуется в костную. Плотность ткани по морфологической структуре преобразуется, становится похожа на структуру костной ткани;
- от 6 месяцев до года полностью формируется костная мозоль.
При соблюдении предписаний травматолога и полной иммобилизации переломов сроки формирования нормальной костной мозоли не изменяются. Если по субъективным причинам больной не придерживается режима лечения (самовольно снимает иммобилизирующую гипсовую повязку, подвергает нагрузкам поражённую переломом костную ткань), подобное поведение приведёт к патологическому образованию костной мозоли, лечение окажется длительным.
Факторы восстановления кости
Восстановление кости — индивидуальный процесс, сроки образования костной мозоли «растянуты» во временном промежутке. Описаны факторы, ускоряющие либо замедляющие процесс регенерации костной ткани:
- количество гормонов, принимающих участие в биохимии кальция (кальцитрол и кальцитонил);
- включение в метаболизм гормонов надпочечников, щитовидки, гипофиза, половых гормонов;
- стимуляция ростовых факторов (фибропласты, эпидермальный и инсулиновый);
- местные факторы, которые продуцируют костные клетки.
В целом костная мозоль — сложное физиологическое образование, которое контролируется ростовыми факторами и наличием гормональных соединений. Врачи констатируют возрастное снижение сроков восстановления костной ткани. После 30 лет увеличиваются сроки сращивания и образования костной мозоли у женщин. Для мужчин возрастным «порогом» считается 50-летний возраст. В силу возрастных особенностей у людей преклонного возраста наблюдаются участки нежизнеспособности костей. Регенерация костной ткани практически отсутствует.
Диагностика патологии костной мозоли
Визуальный осмотр места перелома (к примеру, пятки) не способен точно определить патологию сращивания. Потребуются дополнительные исследования. Рентгенография поможет установить, насколько увеличена костная мозоль. На снимке перелома пятки образование похоже на облако, локализованное на месте сращивания кости. В течение срока сращивания костей врач наблюдает за общим состоянием больного, анализирует динамку сращивания кости. На патологическое состояние восстановления костной ткани указывает ряд признаков:
- постоянные непрекращающиеся болевые ощущения на месте сращивания костной ткани;
- отёчность и покраснение кожи;
- повышенная температура при тактильном осмотре на месте перелома;
- снижение барьерной функции организма, образуется остеопороз;
- нагноение в месте перелома, образование посттравматического остеомиелита.
Перечисленные признаки указывают на нарушения процесса заживления, требуют дополнительных медицинских мер для лечения больного.
Лечение патологий регенерации кости
Избыточный объём мозоли не всегда возможно определить. Известны места (пятки и двигательные суставы), увеличенные объёмы которых мешают человеку двигаться. Избавиться от патологических наростов получится консервативным или хирургическим методами. Последний способ редко используются врачами. Оперативное вмешательство проводят в случае посттравматических осложнений (постоянных болей, опасности развития плоскостопия при переломах стопы, прочих формах плоскостопия, воспалительных процессах, которые локализованы в месте сращивания кости). Квалифицированные хирурги вправе удалять мозоли, делать тимпанопластику. Тимпанопластика проводится после предварительного осмотра пациента.
Хирургическое удаление – не панацея. После удаления костной мозоли у больного способны появиться воспалительные заболевания на месте перелома. Врачи разработали щадящий метод уменьшения объёма мозоли, не мешающий функционированию суставов или кости. Консервативное лечение заключается в применении физиотерапевтических процедур:

- термотерапия;
- магнитотерапия;
- электрофорез.
При использовании магнитотерапии магниты прикладывают к местам перелома. Образуется магнитное поле, благотворно влияющее на регенерацию всех повреждённых тканей, в том числе, при переломах. Часто больным назначают термотерапию. Под локальным воздействием инфракрасного излучения активизируются обменные процессы в костной ткани, улучшается кровообращение, процедуру назначают в реабилитационный период после травмы.
Заметно ускоряет процесс регенерации ткани после переломов метод электрофореза. Специально прикреплённые датчики в области перелома стимулируют регенерацию тканей. Под воздействием определённой частоты тока образуется магнитное поле, укрепляющее ткань. Электрофорез используют в реабилитационный период для окостенения мозоли. При больших размерах мозоли электрофорез используют для впитывания специальных мазей для разжижения мозоли: перед процедурой на область перелома накладывают лечебные мази и гели.
Для равномерного разрастания костной мозоли в посттравматический период врачи не рекомендуют чрезмерные физические нагрузки. Физиотерапевтические процедуры проводят в условиях стационара. Ускоряет срастание кости использование в пище продуктов, обогащённых кальцием, витаминами Д и Е. В чистом виде достаточное количество необходимых минералов и витаминов находится в кисломолочных продуктах, овощах и фруктах. Для людей преклонного возраста и женщин в периоде менопаузы назначают витаминные медицинские формы ««Кальций Д3-Никомед» и «Коллаген Ультра». Врачи рекомендуют исключить из рациона кофе, алкоголь и курение. Если костная мозоль долго не образуется, проводят лабораторную диагностику, чтобы исключить возможные онкологические новообразования.
Использование народных средств
Применение средств народной медицины считается дополнительными мерами для лечения травматических переломов. В домашних условиях применяют компрессы на основе спирта. Прогревать место перелома горячей грелкой не рекомендуется. В качестве компрессов используют настои из цветков календулы, отваров ромашки и зверобоя. Лекарственные растения кроме успокаивающего эффекта (кожа при заживлении переломов способна зудеть) обладают болеутоляющими свойствами. Отлично способствуют регенерации тканей примочки из яблочного уксуса, соды и тёплого отвара ромашки. Ингредиенты смешивают в равных количествах. Средство прикладывают на марлевой повязке, фиксируют.
Экзотическое средство мумие способствует быстрой регенерации кости. Раствор равномерно впитывается в кожу. Быстро снимает боль компресс из тёртого сырого картофеля. Кашицу прикладывают на область перелома.
Костная мозоль не считается патологическим новообразованием. Способствует нормальному восстановлению костной ткани мозоль после переломов. Но в отдельных случаях она разрастается настолько, что мешает при движении. Часто излишние костные наросты разрастаются на месте переломов ключицы, пальцев ног, пятки. Кроме болевых ощущений, костная мозоль вносит эстетический дискомфорт.
Процесс восстановления костной ткани — сложный комплекс трансформаций, включающий уникальное явление — превращение мягких структур в конгломерат, по прочности сравнимый с чугуном. Это превращение, известное как костная мозоль, после перелома позволяет кости и дальше выполнять свою функцию .
Что такое костная мозоль?
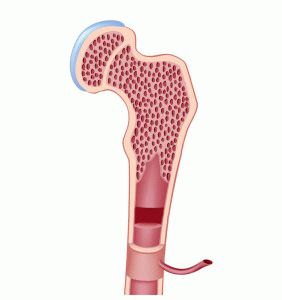
 Это один из этапов заживления кости после переломов, своеобразный итог процесса регенерации. Упрощенно представляет собой мультиклеточный многотканевой костный регенерат (совокупность клеток и тканей на разной стадии развития), формирующийся в месте перелома, окружающий его снаружи и проникающий вглубь. Основная функция костной мозоли — фиксация отломков в относительно неподвижном положении, создание и поддержание в участке повреждения условий для функционирования клеточных элементов.
Это один из этапов заживления кости после переломов, своеобразный итог процесса регенерации. Упрощенно представляет собой мультиклеточный многотканевой костный регенерат (совокупность клеток и тканей на разной стадии развития), формирующийся в месте перелома, окружающий его снаружи и проникающий вглубь. Основная функция костной мозоли — фиксация отломков в относительно неподвижном положении, создание и поддержание в участке повреждения условий для функционирования клеточных элементов.
Термин «костная мозоль» подразумевает образование в месте нарушения целостности кости некоторой структуры, в последствии трансформирующейся в костную ткань.
При благоприятных условиях в очаге повреждения формируется небольшой по объему регенерат, быстро превращающийся в кость. Такое заживление называется первичным. В отличие от него вторичное заживление подразумевает заживление с образованием в первичном регенерате волокнистой и хрящевой ткани. Именно это образование принято считать костной мозолью. Далее, хрящ, формирующийся в костной мозоли замещается губчатой, а потом компактной костной тканью. Так восстанавливается кость в большинстве случаев.
Как появляется костная мозоль?
Формирование костной мозоли проходит в несколько стадий.
Первая стадия. В зоне перелома создаются условия, стимулирующие пролиферацию (разрастание клеток): гематома из-за излившейся в очаг крови, застойные и отечные явления из-за расширения сосудов и выпота жидкости в межклеточное пространство. Обнаруживается фибрин. В гематому мигрируют клеточные элементы — фибробласты, эндотелиоциты, лейкоциты, моноциты. На 3-5 сутки видны признаки некроза поврежденных участков тканей.
Вторая стадия. Начинается практически одновременно в первой, но явно различима в конце 2-х суток. Характеризуется образованием грануляционной ткани, содержащей плюрипотентные клетки — клетки, способные видоизменяться в процессе «взросления» и превращаться практически в любые типы клеток организма. В зоне перелома плюрипотентные клетки считаются основным источником как хрящевой так и костной ткани. На этом этапе в очаге уже видны компоненты различных тканей — хрящеваой, костной, фибробластической, остеобластической, мезенхимальной. Длится стадия около 2-х недель , но уже к 7-м суткам в области перелома наблюдается отчетливая манжетка вокруг костных отломков.
На третьей стадии формируются сосуды кости и происходит минерализация костного регенерата. Длится от 2-х недель до 3-х месяцев .
Четвертая стадия — образование молодой костной ткани за счет выработки ее компонентов остеобластами. Длительность от 4-х месяцев до года .

Этапы формирования костной мозоли
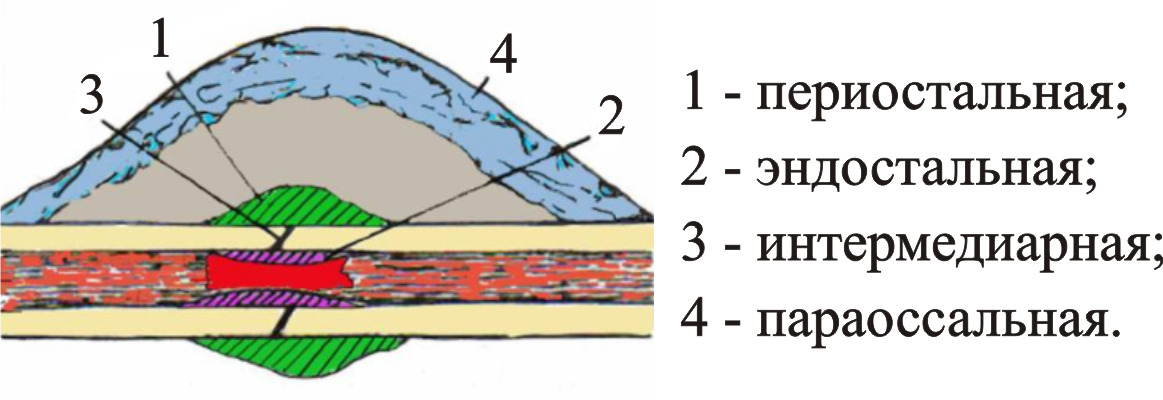
Сама костная мозоль состоит из 3-х слоев:
Эндостальный и периостальный слои выполняют, преимущественно, фиксирующую роль, удерживая отломки в относительной неподвижности. Периостальный также обеспечивает трофику очага повреждения и отвечает за формирование сосудов. Интермедиарный слой возникает между двумя предыдущими, когда они уже сформировались и фиксируют фрагменты кости.
Все три слоя не отдельные виды мозоли. Это слои любой костной мозоли, независимо от ее расположения. Исключение составляют случаи первичного заживления, когда между хорошо зафиксированными отломками созданы идеальные условия для сращения — отсутствуют мертвые ткани, сохранена надкостница и сосуды, минимально изливается кровь, расстояние между отломками не превышает 1-1,5 мм, нет их компрессии. В таких случаях восстановление проходит с образованием только интермедиарной костной мозоли.
Если костная мозоль не сформировалась?
Формирование костной мозоли достаточно деликатный процесс, на который могут повлиять негативно многие факторы. То, каким образом будет регенерировать кость зависит от:
отсутствия/наличия повреждений кожных покровов и соответственно проникновения микроорганизмов в участок перелома;
полного восстановления анатомии поврежденного участка;
максимального обездвиживания фрагментов кости;
полноценного кровеобеспечения зоны перелома;
своевременности обеспечения дозированных нагрузок на поврежденный сегмент.
Если все условия соблюдены кость срастается первичным заживлением. Если же не обеспечены адекватные для заживления условия, могут развиваться осложнения:
замедленная консолидация перелома;
Все эти нарушения возникают, по сути, из-за неправильного образования костной мозоли.
Самыми частыми причинами при этом являются:
некачественная репозиция отломков;
неоднократные попытки устранить смещение отломков;
слишком короткий период иммобилизации или перерывы в ношении фиксирующих приспособлений;
необоснованные неоднократные смены методов лечения;
неправильно подобранные физические упражнения или несвоевременное их назначение;
чрезмерное растяжение осколков на скелетном вытяжении либо большое расстояние между ними после репозиции;
повреждение магистральных сосудов или нервов;
излишнее удаление мелких отломков при остеосинтезе;
слишком раннее удаление металлических фиксирующих конструкций;
нагноение в месте перелома;
Среди механизмов по которым вместо полноценной костной мозоли возникают несросшиеся переломы, ложные суставы и замедленная консолидация в центре стоит замедленная трансформация грануляционной и хрящевой ткани в кость.
Замедленная консолидация
Под микроскопом на образцах не замечено нарушений их структуры — наблюдается всего лишь замедленное превращение хрящевой мозоли в костную, а на первичной мозоли отмечается недостаточная минерализация. Если негативные факторы продолжают действовать замедленная консолидация превращается в несросшийся перелом.
Несросшийся перелом
При морфологическом исследовании между костями находят прослойку фиброзной или хрящевой ткани. Отломки окружены отдельными собственными подобиями мозоли.
Ложный сустав
Диагностируют когда фрагменты костей после длительного периода неадекватного лечения или его отсутствия приобрели рентгенологически признаки сформированных самостоятельных единиц, между которыми присутствует прослойка хрящевой ткани. Края излома в ложных суставах округлены, имеют собственную кортикальную пластинку, к которой примыкает хрящ. Продолжительное существование условно подвижных частей кости приводит к возникновению между ними в хряще синовиоцитов (клеток, в норме находящихся в суставных сумках истинных суставов), которые начинают продуцировать синовиальную жидкость, придавая тем самым патологическому сочленению признаки сустава.
Что делать если мозоль не формируется?
Костная мозоль не требует лечения, поскольку считается промежуточным этапом между переломом и восстановлением. Однако, в ряде случаев даже после завершенного сращения кости остается утолщение в месте перелома. Если локализация его имеет эстетическую значимость (располагается на лице, например) или функциональную (сдавливает корешки межпозвоночных нервов при переломах позвонков), проводят коррекцию такого периостального очага.
При замедленной консолидации необходимо обеспечить качественную иммобилизацию участка перелома, чтобы костная мозоль из хрящевой стадии могла трансформироваться в кость.
При несросшемся переломе, особенно если присутствует дефект костной ткани показано хирургическое лечение. Отсутствующий участок кости восполняют ауто- или аллотрансплантантатом и фиксируют до заживления.
При ложном суставе показано оперативное вмешательство с целью удаления костной мозоли и грануляционной ткани с последующим правильным сопоставлением отломков и качественной иммобилизацией. Часто приходится в таких случаях использовать аппарат Иллизарова.
Особую сложность составляют последствия переломов костей кисти — запястных, пястных и пальцев. Выраженная сухожильная и мышечная тяга, небольшой размер костей и их совместное движение делают репозицию и фиксацию отломков особенно затруднительными. Под «совместным движением» имеется ввиду зависимость в кисти между движением всех костей ее составляющих. Переломы пальцев вообще практически всегда сопровождаются разрывами сосудов и связок. Все это препятствует полноценному образованию костной мозоли. Показана иммобилизация металлическими конструкциями.

Костная мозоль при переломе пальцев.
Слева — состояние после перелома с формированием костной мозоли. Справа — итог лечения.
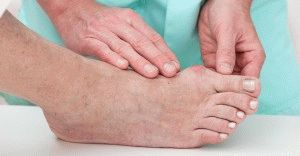
Распространенную патологию — вальгусную деформацию стопы — в широких массах часто называют костной мозолью. На самом деле суть патологии заключается в деформации сустава между большим пальцем ноги и плюсневой костью к нему примыкающей. Из-за постоянного воспаления в этой области постепенно развивается периостальная реакция — пролиферация кости под надкостницей. В результате к деформации присоединяется еще и огрубевшая надкостница с костным наростом под ней. По своей морфологии вальгусная деформация не считается костной мозолью.
Физиотерапия и костная мозоль
Физиотерапия при переломах способствует предотвращению образования контрактур, спаек, нарушения функции в дальнейшем. Среди широкого спектра физиотерапевтических методов наибольшее значение при переломах имеет лечебная физкультура. На стадии костной мозоли, когда существует уверенная фиксация отломков, упражнения с дозированной нагрузкой ускоряют трансформацию костной мозоли в молодую костную ткань, способствуют ориентации костных балок соответственно направлению нагрузки, чем упрочняют структуру кости.
Различные прогревания, электрофорез, массаж и тому подобные процедуры также могут оказаться полезными, но их влияние необходимо контролировать. Так, например, широко рекомендуемое УВЧ, не имеет смысла применять в заключительной фазе лечения, а непосредственно после перелома оно может спровоцировать увеличение гематомы. В период же иммобилизации гипсовой повязкой УВЧ не проникает в достаточной мере в ткани. Это же касается электрофореза и магнитотерапии.
Костная мозоль после перелома является нормальным явлением во время восстановления, но пациент должен знать, что это такое. В области сращивания костей образуется уплотнение, которое присутствует при заживлении тканей. Когда лечение подобрано правильно, то образование проходит само. Если лечебные мероприятия несвоевременны или некорректны, то оно разрастается и причиняет дискомфорт.

Виды костных образований
Уплотнения бывают разными. Выделяют следующие виды мозолей:
- интермедиальную, появляющуюся среди частей сломанной кости и отвечающую за заживление на начальном этапе;
- параоссальную, соединяющую поврежденные костные частички и напоминающую шишку больших размеров с хрупкой структурой;
- периостальную, которая восстанавливается за короткие сроки, обладает хорошим кровообращением и расположена на наружной части кости вдоль перелома;
- эндостальную, состоящую из клеток головного мозга и эндостана и образующуюся внутри кости.
Особенности формирования
В первые 7 суток после перелома на месте сращения начинается формирование мягкой спайки из соединительной ткани, которую называют провизорная мозоль. Она преобразуется в остеоидное образование, которое в дальнейшем формируется в костную ткань. Появление костной мозоли происходит позднее из клеток периоста и эндоста, а ее трансформация в кость — через 12 месяцев.
На срок сращивания косточек, образование мозоли и ее характер оказывает влияние вид сломанной кости:
- при переломе ключицы необходимо 1,5–2 месяца на формирование образования, которое со временем пройдет само, но некоторые случаи требуют проведения операции;
- при переломе пальца на ноге уплотнение образуется в течение 30 дней, если оно появилось между пальцами, потребуется носить удобную обувь, чтобы не травмировать его и предупредить появление натоптышей;
- при повреждении пятки на формирование мозоли уходит 2–3 месяца;
- при переломе ребра уплотнение образуется на протяжении 3–4 месяцев и рассасывается через год;
- при повреждении носа на сроки формирования и размеры образования оказывает влияние тяжесть нанесенной травмы.

Костная мозоль образуется в течение некоторого времени. На этот процесс влияют следующие факторы:
- правильность и своевременность оказания первой медицинской помощи;
- степень травмирования;
- возраст пациента;
- общее состояние организма.
Уплотнение может появиться после проведения ринопластики носа на протяжении 3 месяцев, но это явление встречается редко.

Реабилитационные меры
Терапевтическое лечение отличается реабилитационно–профилактическим характером, целью которого является предупреждение разрастания уплотнения. Несколько дней больной должен соблюдать постельный режим, а в дальнейшем около 3 недель ограничивать двигательную активность. Кроме этого, в лечебный курс включают:
- прием медикаментов, витаминно–минеральных комплексов и хондропротекторов;
- проведение физиотерапевтических процедур, среди которых электрофорез, ультразвуковая процедура и магнитотерапия;
- лечебная физкультура;
- водное лечение;
- массаж.
Эти мероприятия позволяют ускорить процесс восстановления поврежденных клеток и способствуют правильному сращиванию.
Во время реабилитации человеку необходимо исключить посещение солярия, сауны или бани.
Дополнительными методами лечения являются рецепты из народной медицины:

- Прием ванночек с отваром ромашки, содой или яблочным уксусом. При регулярном проведении процедур наблюдается устранение неприятных ощущений и болезненных симптомов, а также размягчение образования.
- Использование алоэ помогает улучшить процесс регенерации, сократить размеры мозоли и ликвидировать симптоматику. Для этого потребуется разрезать листок растения, приложить его к пораженному участку разрезанной стороной и закрепить лейкопластырем или повязкой из бинта. Процедуру рекомендуется проводить в вечернее время.
Перед использованием народных способов лечения нужно проконсультироваться с доктором.
Чтобы удалить нарост без хирургического вмешательства, нужно избегать перепадов температуры, нагрузок на сломанную кость, и соблюдать диету. Когда консервативная терапия не дает результатов, а мозоль продолжает быстро разрастаться, потребуется оперативное вмешательство.

Операцию должен провести опытный специалист, чтобы не нанести травматических повреждений и не вызвать развитие тяжелых воспалительных процессов. Хирургический метод лечения может быть использован через 12 месяцев после перелома и его ликвидации.
Профилактические меры помогут снизить риск возникновения аномальных осложнений. Для этого необходимо:
- грамотно оказать первую помощь пострадавшему;
- своевременно обратиться к врачу при переломе;
- провести антибактериальные процедуры при открытой травме;
- соблюдать режим при временной фиксации повреждения.
Во время реабилитации нужно следовать рекомендациям врача, регулярно ходить к нему на прием, и делать рентгенографию.
Вывод
Формирование костной мозоли происходит в процессе срастания сломанной кости. Явление считается нормальным до того момента, пока уплотнение не начнет разрастаться, что сопровождается массой неприятных последствий. По этой причине для полного восстановления потребуется вовремя диагностировать увеличение уплотнения и провести лечебные мероприятия. Для удаления образования используют физиотерапевтические и хирургические методы. Их выбор зависит от степени тяжести патологии.